O Dia Mundial do Lúpus, celebrado em 10 de maio, busca ampliar a conscientização e chamar atenção para a importância do diagnóstico precoce. Segundo o Ministério da Saúde, a doença é de nove a dez vezes mais frequente em mulheres durante a idade reprodutiva, especialmente entre os 15 e os 45 anos. Especialistas alertam que sintomas persistentes e associados, mesmo quando parecem comuns isoladamente, precisam ser investigados para evitar o agravamento do quadro.
O lúpus é uma doença autoimune crônica que pode afetar múltiplos órgãos e tecidos do corpo, provocando desde sintomas aparentemente inespecíficos como fadiga, febre e dores articulares até complicações graves nos rins, pulmões e sistema nervoso. Apesar dos avanços no tratamento, o diagnóstico ainda costuma ser tardio, principalmente porque as manifestações variam de pessoa para pessoa e podem se confundir com outras condições clínicas.
Para esclarecer dúvidas sobre diagnóstico, tratamento e sinais de alerta do lúpus, o UFF Responde conversou com o professor de reumatologia da Faculdade de Medicina da Universidade Federal Fluminense (UFF), Rodrigo Poubel Vieira de Rezende, pesquisador nas áreas de epidemiologia e vacinação em doenças reumáticas autoimunes, e com a reumatologista pediátrica do Hospital Universitário Antônio Pedro (HUAP-UFF), Katia Lino:
O que é o lúpus e por que ele é considerado uma doença autoimune sistêmica?
Rodrigo Poubel: O lúpus eritematoso sistêmico (LES) é uma doença crônica em que o sistema de defesa do corpo – o sistema imunológico -, que normalmente nos protege contra infecções, passa a atacar os próprios tecidos e órgãos por engano. Isso acontece porque o organismo produz substâncias chamadas anticorpos, que, em vez de combater vírus e bactérias, atacam células saudáveis do próprio corpo.
O lúpus é chamado de “sistêmico” porque pode afetar praticamente qualquer parte do organismo, como pele, articulações, rins, coração, pulmões, cérebro e sangue. Essa inflamação generalizada é causada pelo depósito de complexos imunológicos: combinações de autoanticorpos com substâncias do próprio corpo, nos tecidos, que provocam lesão e inflamação em múltiplos órgãos.
Quem está mais suscetível à doença e o que se sabe hoje sobre seus fatores de risco?
Rodrigo: O lúpus afeta cerca de 3,4 milhões de pessoas no mundo. Algumas características aumentam a chance de desenvolver a doença. Aproximadamente, 9 em cada 10 pessoas com lúpus são mulheres, especialmente em idade fértil, entre 15 e 44 anos.
Além disso, ter familiares com lúpus aumenta o risco. Fatores ambientais também podem atuar como gatilhos em pessoas geneticamente predispostas, como a exposição à luz ultravioleta, o tabagismo, infecções virais, como o vírus Epstein-Barr (um vírus da família da herpes) e a exposição ocupacional a determinadas substâncias, como sílica.
Os hormônios femininos, especialmente o estrogênio, também parecem ter um papel importante, o que ajuda a explicar por que a doença é muito mais comum em mulheres.
Por que o lúpus ainda é considerado uma doença de difícil diagnóstico?
Rodrigo: O diagnóstico é desafiador por vários motivos. Os sintomas são muito variados e inespecíficos: cansaço, febre, dores articulares e queda de cabelo, por exemplo, são comuns em diversas outras doenças, o que pode confundir o diagnóstico inicial.
Outro ponto importante é que as manifestações podem surgir em momentos diferentes. Nem todos os sinais aparecem ao mesmo tempo; às vezes, podem se passar meses ou até anos entre o surgimento de um sintoma e outro, dificultando a identificação do quadro completo.
Além disso, não existe um exame único e definitivo para confirmar o lúpus. O exame FAN, utilizado no rastreio de doenças autoimunes, é muito sensível e costuma ser positivo em cerca de 95% dos pacientes com lúpus sistêmico, mas também pode aparecer positivo em pessoas saudáveis ou em outras condições associadas à inflamação crônica.
Existem ainda doenças que podem imitar o lúpus, como artrite reumatoide, síndrome de Sjögren, algumas doenças hematológicas e certas infecções. Por isso, o diagnóstico é essencialmente clínico, baseado na combinação de sintomas, exame físico e resultados laboratoriais, frequentemente exigindo avaliação por um reumatologista.
Katia Lino: O diagnóstico de LES é clínico: baseia-se em uma boa anamnese e exame físico. A estrutura diagnóstica deve se apoiar em critérios para melhor classificação da doença. Um novo critério de classificação da Liga Europeia Contra o Reumatismo (EULAR) e do Colégio Americano de Reumatologia (ACR) – critérios de classificação e diretrizes de tratamento para doenças reumáticas – foi publicado em 2019, e o paciente será classificado como LES se o escore total for igual ou superior a 10, na presença de pelo menos um critério clínico, sendo o exame FAN positivo um critério obrigatório de entrada. A suspeita de acometimento de órgãos internos deverá ser investigada com exames complementares.
Quais sinais podem indicar comprometimento mais grave da doença?
Katia: O envolvimento renal representa a principal causa de morbimortalidade e não costuma manifestar-se clinicamente, a não ser em casos de síndrome nefrótica, insuficiência renal ou hipertensão arterial.
A nefrite lúpica se desenvolve quando o sistema imunológico produz anticorpos que formam imunocomplexos. Estes circulam no sangue e se depositam nos glomérulos, estruturas responsáveis pela filtragem dos rins. Isso desencadeia um processo inflamatório que danifica as estruturas renais e compromete a filtragem.
Os principais sinais clínicos podem ser edema (inchaço) e urina espumosa. Em muitos casos, a nefrite lúpica pode inicialmente ser silenciosa e só ser detectada por exames de sangue e urina.
Como a doença costuma evoluir ao longo do tempo?
Rodrigo: A evolução é bastante variável. O padrão mais comum é o chamado curso recidivante-remitente, em que o paciente alterna períodos de atividade da doença, chamados de crises ou “flares”, com períodos de melhora parcial ou ausência de sintomas, conhecidos como remissão.
As crises podem ser leves, moderadas ou graves, especialmente quando há comprometimento de órgãos nobres, como rins, coração, pulmões e sistema nervoso.
Uma parcela menor dos pacientes consegue atingir remissão prolongada, permanecendo por longos períodos com poucos ou nenhum sintoma. Já outros mantêm atividade persistente da doença, mesmo com tratamento, o que aumenta o risco de danos acumulados aos órgãos ao longo do tempo.
Entre os fatores que podem desencadear crises estão exposição solar excessiva, infecções, estresse emocional, interrupção do tratamento e alterações hormonais.
O principal objetivo do tratamento é manter a doença em remissão ou em baixa atividade pelo maior tempo possível, prevenindo danos permanentes aos órgãos.
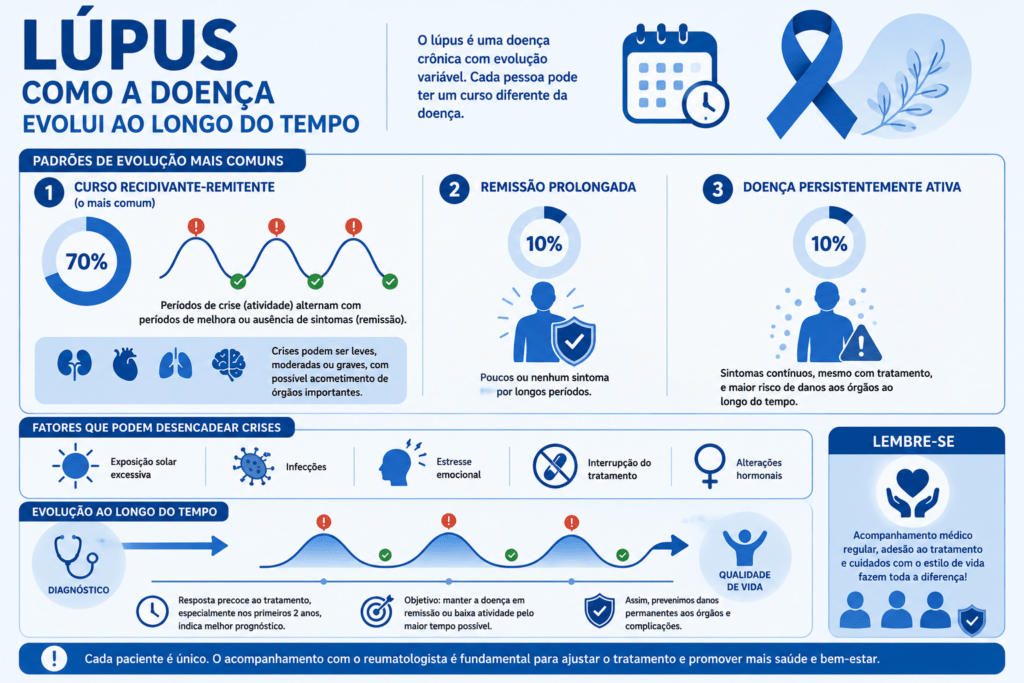
Como a doença evolui? Foto: Assessoria de Imprensa/SCS
Quais são os principais desafios enfrentados pelos pacientes ao longo do tratamento?
Katia: A doença é complexa, heterogênea e crônica, o que dificulta seu entendimento pelo paciente e seus familiares. Seu curso ocorre em fases de surtos e remissões, e há dificuldade em mensurar a atividade com precisão.
O uso contínuo de medicamentos é um desafio importante, tanto pelos custos quanto pelos possíveis efeitos colaterais. Além disso, consultas frequentes e realização de exames podem dificultar a manutenção do emprego ou, no caso de crianças e adolescentes, comprometer a frequência escolar.
A aderência ao tratamento medicamentoso e ao uso de filtro solar é uma dificuldade comentada mundialmente. Os impactos gerados pela condição na qualidade de vida do paciente contribuem também para depressão e ansiedade.
Não há como o manejo clínico não se preocupar com a necessidade de apoio familiar, social e financeiro em todas as doenças crônicas.
Em que medida o diagnóstico precoce interfere no prognóstico dos pacientes?
Katia: Quanto mais precoce o diagnóstico, menos órgãos e sistemas podem estar acometidos e com menor intensidade. Com isso, a doença pode ter menor gravidade e consequente melhor prognóstico.
Rodrigo: A resposta precoce ao tratamento nos primeiros dois anos é um dos melhores indicadores de um curso mais favorável da doença. O diagnóstico e o acompanhamento adequados ajudam a prevenir danos permanentes aos órgãos e reduzem o risco de complicações graves.
Quais erros ou atrasos mais comuns acontecem até o diagnóstico?
Katia: A principal dificuldade é o paciente conseguir chegar ao atendimento inicial em um clínico ou pediatra geral. Grande parte dos atendimentos acontece em pronto-socorros, onde há poucos recursos e dificuldade para realização dos exames necessários para investigação do LES. Também há demora significativa para o encaminhamento ao especialista, o reumatologista.
Qual é o papel da vacinação em pacientes com lúpus?
Rodrigo: A vacinação é extremamente importante, porque as infecções representam uma das principais causas de complicações e mortalidade dessa doença. O risco aumentado ocorre tanto pela própria desregulação do sistema imunológico quanto pelo uso de medicamentos imunossupressores.
Vacinas contra gripe, pneumonia, COVID-19, hepatite B, HPV, herpes-zóster, meningococo e outras infecções são recomendadas para esses pacientes, seguindo os calendários locais e avaliação individualizada.
Já as vacinas com vírus vivo atenuado, como febre amarela, tríplice viral e varicela, precisam de maior cautela em pacientes que utilizam imunossupressores, porque existe risco de a vacina causar a própria doença que deveria prevenir.
Outro ponto importante é o momento ideal para a vacinação. Os imunizantes devem ser administrados, preferencialmente, durante períodos de baixa atividade da doença ou remissão, quando a resposta imunológica tende a ser melhor.
Os estudos atuais mostram que, de forma geral, as vacinas não causam crises de lúpus.
Quais avanços recentes têm ajudado no tratamento do lúpus?
Rodrigo: Nos últimos anos, novos medicamentos biológicos foram aprovados para o controle da doença e da nefrite lúpica, ampliando as possibilidades terapêuticas.
Entre eles estão o belimumabe, que atua bloqueando uma proteína importante para a sobrevivência das células B; o anifrolumabe, que bloqueia o receptor do interferon tipo I, uma substância inflamatória central na doença; e a voclosporina, aprovada especificamente para nefrite lúpica.
Uma das pesquisas mais promissoras envolve a terapia com células CAR-T. Originalmente desenvolvida para tratar cânceres hematológicos, essa técnica utiliza células do próprio paciente modificadas em laboratório para eliminar células B responsáveis pela produção dos anticorpos causadores da doença.
Os estudos iniciais em pacientes com lúpus grave e refratário mostraram resultados bastante expressivos, com muitos pacientes atingindo remissão prolongada.
Outro avanço importante é a estratégia chamada “treat-to-target” (tratar para o alvo), que busca manter o paciente em remissão ou baixa atividade da doença com o mínimo possível de corticoides, o que reduz danos a longo prazo.
Que orientações são fundamentais para pacientes recém-diagnosticados?
Rodrigo: Receber o diagnóstico de lúpus pode ser assustador, mas, com acompanhamento adequado, a maioria dos pacientes consegue ter uma vida plena e produtiva.
O uso contínuo da hidroxicloroquina é considerado a base do tratamento para praticamente todos os pacientes. O medicamento ajuda a reduzir crises, prevenir danos aos órgãos e diminuir o risco de trombose e mortalidade. Ele nunca deve ser interrompido sem orientação médica.
A proteção solar rigorosa também é essencial. A luz ultravioleta pode desencadear crises não apenas na pele, mas em todo o organismo. A recomendação é usar protetor solar diariamente, evitar exposição excessiva ao sol e utilizar barreiras físicas, como chapéus e roupas com proteção UV.
Outras medidas importantes incluem não fumar, manter atividade física regular, cuidar da saúde cardiovascular, manter a vacinação atualizada, realizar acompanhamento médico periódico e cuidar da saúde mental.
Mulheres que desejam engravidar devem planejar a gestação junto à equipe médica, preferencialmente em períodos de remissão da doença.
Também é fundamental que o paciente nunca interrompa o tratamento por conta própria, mesmo quando estiver se sentindo bem, porque a doença pode permanecer silenciosamente ativa.
Como a UFF contribui para o atendimento desses pacientes?
Katia: O Hospital Universitário Antônio Pedro da Universidade Federal Fluminense possui reumatologistas de excelente nível, ambulatórios especializados em reumatologia pediátrica e adulta, enfermarias de clínica médica e pediátrica, além de ampla estrutura para exames laboratoriais e radiológicos.
Também há disponibilidade para aplicação de medicamentos subcutâneos e endovenosos contínuos, quando indicados. Casos complexos frequentemente necessitam de acompanhamento multidisciplinar, algo que o HUAP consegue oferecer na maioria das situações.
___________________________________
Rodrigo Poubel Vieira de Rezende é Médico pela Universidade Federal Fluminense (2005), residência em Clínica Médica e Reumatologia (dois anos cada), título de especialista em Reumatologia pela Sociedade Brasileira de Reumatologia (2011) e mestrado em Ciências Médicas pela Universidade do Estado do Rio de Janeiro (2015). Desde 2016 atuo como professor de reumatologia na Universidade Federal Fluminense. Neste momento, desenvolvo linhas de pesquisa nos campos da epidemiologia e vacinação em doenças reumáticas autoimunes.
Katia Lino Baptista é Médica pela Universidade Federal Fluminense (1990). Residência Médica em Pediatria no HUAP/UFF (1993). Título de Especialista em Pediatria pela Sociedade Brasileira de Pediatria(1993). Especialização em Reumatologia Pediátrica no IPPMG/UFRJ (1994). Título de Especialista em Reumatologia Pediátrica pela Sociedade Brasileira de Reumatologia e Sociedade Brasileira de Pediatria (2003). Mestre em Ciências Médicas pela UFF (2016). Doutora em Ciências Médicas pela UFF (2021). Atua como médica em Pediatria e Reumatologia Pediátrica no Hospital Universitário Antônio Pedro/UFF desde 1996. Tem experiência na área de Medicina, com ênfase em Reumatologia Pediátrica.